食道がん
食道がんとは?
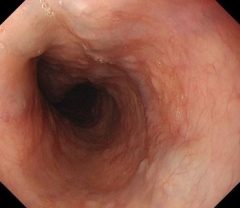
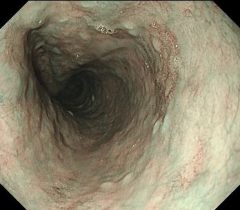
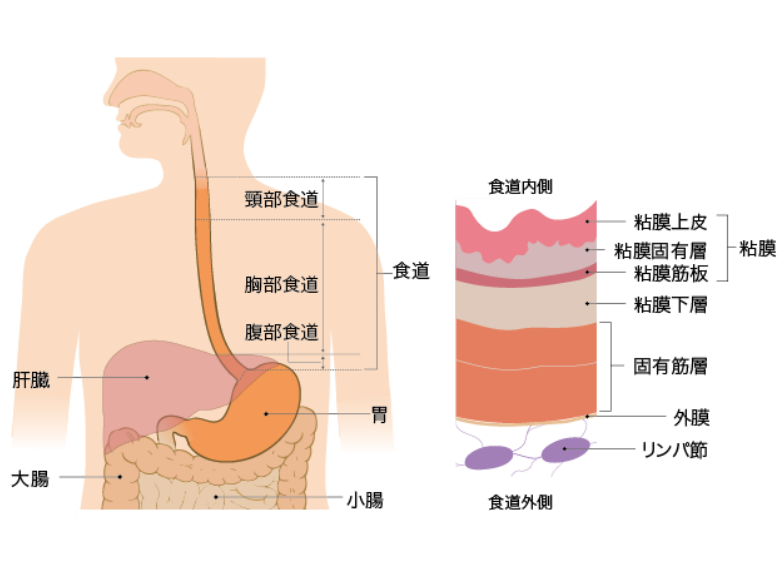 食道は、ノドから胃までをつなぐ食べ物の通る管状の臓器です。食道の長さは25~30cmで、日本人の食道がんの半数以上は食道の真ん中あたり(胸部食道)から発生します。がんは食道の最も内側の粘膜上皮から発生します。
食道は、ノドから胃までをつなぐ食べ物の通る管状の臓器です。食道の長さは25~30cmで、日本人の食道がんの半数以上は食道の真ん中あたり(胸部食道)から発生します。がんは食道の最も内側の粘膜上皮から発生します。
食道がんは、胃がんや大腸がんといった他の消化管のがんとくらべて、診断や治療が難しい傾向があります。
複数の食道がんの病変が同時に見つかったり、のどや胃にがんが同時に見つかったりすることがあります。これを「重複がん」と呼びます。重複癌は食道がん患者さんのおよそ2割にみられます。
食道がんにかかりやすい人の特徴は、ある程度わかっています。
胃がんや大腸がんと同じように病気を早くに見つけると小さい手術で根治できる可能性が高い病気ですが、初期の
食道がんの場合、症状はほとんどありません。早期発見・早期治療のためには症状がなくても定期的に胃カメラ検査を受けましょう。
食道がんにかかりやすい人
たばこ
タバコは食道がんの重要な原因の一つです。喫煙する方は喫煙しない方に比べて3.9倍食道がんにかかりやすいです。
お酒
アルコールは食道がんの最大の原因です。飲酒する方は飲酒しない方に比べて8.2倍の発癌リスクがあります。
アルコールが代謝される過程でできるアセトアルデヒドという物質は、食道癌を引き起こす最大の原因です。日本人のおよそ4割はアセトアルデヒドを代謝する「アルデヒド脱水素酵素」の活性が遺伝的に低いです。このタイプの方がお酒を飲むとアセトアルデヒドが体の中に長く残りやすく、飲酒を続けると食道がんにかかるリスクが非常に高くなります。「お酒を覚えたてのころはすぐ顔が赤くなり弱かったけど、練習して飲めるようになった。」という方は注意が必要です。
年齢・性別
食道がんは、男性が女性の6倍多いです。また、食道がんは50歳台から急に増えて、60から70歳台での発症が最も多いです。
そのほか
熱いものや、辛いものをよく食べる習慣は、食道がんのリスクになると言われています。また、パピローマウイルス感染や食道アカラシアは食道がんと関係があるとされています。
食道がんの症状
食道がんの症状には次のようなものがあります。早期の食道がんは無症状のことがほとんどで、症状が出たときには進行したステージであることが多いです。
- 食べ物を飲み込んだときの違和感
- 熱いものを飲み込んだときに「しみる感じ」がする。
- 食べ物が「つかえる感じ」
- 胸の痛み、背中の痛み
- 体重が減る
- 咳が続く
- 声がかすれる
食道がんの検査
胃カメラ検査
胃カメラ検査では、胃だけでなく食道や十二指腸も観察するのが標準的です。胃カメラで食道に腫瘍が見つかった場合は、腫瘍の一部を採取して病理検査という顕微鏡の検査に提出します。また、近年「狭帯域光」という特殊な青色の光で観察する技術が一般的になっています。「狭帯域光」を用いると、通常の光で観察したときには見つけることができないような微小な癌を発見・診断できます。
造影レントゲン検査
バリウムを用いて食道の内側の凹凸をレントゲン撮影する検査です。微小な癌を検出する能力は胃カメラ検査に劣りますが、病変の位置、大きさ、飲み込んだものの通りにくさを診断するのに優れています。
CT検査・MRI検査
癌が食道の外に広がっているかどうかを診断します。大動脈や気管肢といった食道の周りの臓器への広がりや、リンパ節、肺、肝臓への転移を調べることができます。
血液検査
食道がんの腫瘍マーカーには「SCC」「CEA」があります。進行した食道がんではしばしば腫瘍マーカーが高値となりますが、早期の食道がんでは腫瘍マーカーの値が正常範囲であることがほとんどです。このため、腫瘍マーカー検査は食道がんの早期発見には向きません。
食道がんのステージ
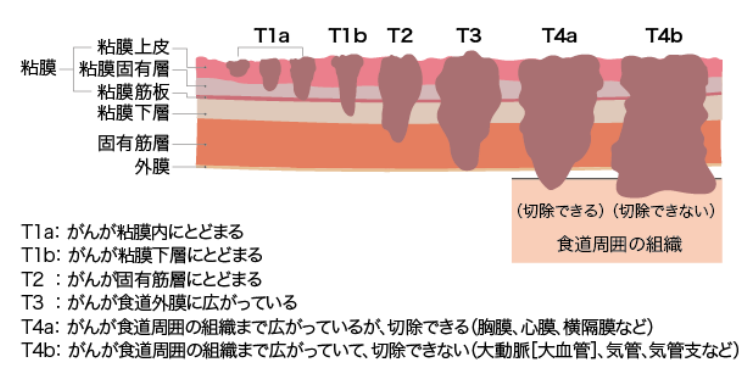
食道がんのステージ(病期)はがんが食道壁のどのくらいの深さまで達しているかのT因子、リンパ節転移の広がりのN因子、血液の流れを介して離れた臓器への転移の有無のM因子の組み合わせより決定します。
| T因子 がんの広がり |
T1a |
がんが粘膜内にとどまる |
|
T1b |
がんが粘膜下層にとどまる |
|
|
T2 |
がんが固有筋層にとどまる |
|
|
T3 |
がんが食道蓋膜に広がっている |
|
|
T4a |
がんが食道周囲の組織まで広がっているが、切除できる |
|
|
T4b |
がんが食道周囲の組織まで広がり、切除できない |
|
| N因子 リンパ節転移 |
N0 |
リンパ節転移がない |
|
N1 |
第1群リンパ節に転移がある。 |
|
|
N2 |
第2群リンパ節まで転移がある |
|
|
N3 |
第3群リンパ節まで転移がある |
|
|
N4 |
第4群リンパ節まで転移がある |
|
| M因子 遠隔転移 |
M0 |
遠隔転移がない |
|
M1 |
遠隔転移がある |
日本食道学会「臨床・病理 食道がん取り扱い規約第11版」より
食道がんステージ分類(日本食道学会)
| N0 | N1 | N2 | N3 | N4 | M1 | |
|---|---|---|---|---|---|---|
| T0,T1a | 0 | Ⅱ | Ⅱ | Ⅲ | Ⅳa | Ⅳb |
| T1b | Ⅰ | Ⅱ | Ⅱ | Ⅲ | Ⅳa | Ⅳb |
| T2 | Ⅱ | Ⅱ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T3 | Ⅱ | Ⅲ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T4a | Ⅲ | Ⅲ | Ⅲ | Ⅲ | Ⅳa | Ⅳb |
| T4b | Ⅳa | Ⅳa | Ⅳa | Ⅳa | Ⅳa | Ⅳb |
食道がんの治療
食道癌診療ガイドライン2017年版(日本食道学会編)によると、食道がんステージ別の主な治療は以下のとおりです。
ステージ0:内視鏡手術
ステージ1:外科手術または化学放射線療法(抗癌剤と放射線治療の併用)のどちらか。
ステージⅡ・ステージⅢ(T4を除く):術前化学療法(手術前の抗癌剤)+外科手術
ステージⅢ(T4)・ステージⅣa:化学放射線療法(抗癌剤と放射線治療の併用)
ステージⅣb:全身化学療法、緩和治療
※上記の治療法は各ステージの治療原則です。病変の形や大きさ、病理組織所見、合併症、患者さんの年齢によって適切な治療が異なる場合があります。
食道がんの生存率
5年生存率
5年生存率は、初めて「がん」の診断をうけた時点から5年後に生存している人の割合です。がんの治療成績や予後を理解するうえで、目安になる数値です。
| ステージ | 5年生存率(%) |
|---|---|
| Ⅰ | 88.8 |
| Ⅱ | 57.6 |
| Ⅲ | 31.7 |
| Ⅳ | 13.8 |
全国がんセンター協議会(2010-2012年診断症例)生存率調査による
 消化器病専門医・消化器内視鏡専門医
消化器病専門医・消化器内視鏡専門医
肝臓専門医・総合内科専門医
本城信吾 院長
南北線南平岸駅から徒歩6分、リードタウン平岸ベースにある消化器内科
ほんじょう内科
北海道札幌市豊平区平岸1条12丁目1番30号 メディカルスクエア南平岸2F
TEL:011-595-8261