脂肪肝~MASLDとMASH
代謝機能障害関連脂肪肝疾患(MASLD)
MASLDはマッスルディーと読みます。以前は非アルコール性脂肪肝障害(NAFLD:ナッフルディー)と呼んでいました。
アルコール性脂肪肝に似た病理組織所見の肝臓病がお酒を飲まない人で診断されたことから、非アルコール性脂肪肝障害と呼ばれていましたが、「非アルコール性」という表現がわかりにくいことと、英語のfattyが差別的なニュアンスを含むことから病名の改定に至りました。
飲酒量はエタノール換算で男性30g/日以下、女性20g/日以下が該当します。ビールでいうと男性750ml以下、女性500ml以下に相当します。
肝臓を構成する主な細胞である肝細胞にトリグリセリドという脂肪の成分が蓄積した状態を脂肪肝といいます。脂肪肝を引き起こす主な原因には肥満、2型糖尿病、過度の飲酒、特定の薬剤、ウイルス肝炎があります。このうち肥満や運動不足、急激な体重増加が原因で発症する脂肪肝を代謝機能障害関連脂肪肝疾患(MASLD | Metabolic Dysfunction Associated Steattotic Liver Disease)といいます。つまり、平たく言うとMASLDはメタボの脂肪肝です。
MASLDの患者さんはとても多く、アジア人の成人では男性の32.2~41.0%、女性の8.7~17.7%が罹患しています。また、NAFLDの患者さんは増加しており日本人の健康診断受診者を対象にした研究でその罹患率は2001年の18%から、2009-2010年では29.7%に増えています。
MASLDそのものは自覚症状がなく、体調の悪さで困ることは当面ありません。しかし、放置してしまうと糖尿病や動脈硬化を誘ってしまいます。後で困らないように、MASLDと診断されたら無症状でもしっかりと治療に取り組むことが大切です。
代謝機能障害関連脂肪肝炎(MASH)
MASHはマッシュと読みます。以前は非アルコール性脂肪肝炎(NASH:ナッシュ)と呼んでいました。
脂肪の蓄積に加え、肝臓に炎症と線維化が加わった状態が代謝機能障害関連脂肪肝炎(MASH:マッシュ)です。MASLDのうち将来肝硬変や肝臓がんに進展する可能性のある一段と悪い状態がMASHです。MASLDの患者さんのうちの1~2割がMASHだと言われています。
MASHも無症状ですが数年から十数年の経過で肝硬変へと進展します。肝硬変になると、だるさ、食欲低下、浮腫み、腹水によるお腹の張り、白目や肌が黄色くなる(黄疸)などの症状が現れます。いったん肝硬変まで病気が進んでしまうと、治療を行っても元の状態に戻ることはできません。
代謝機能障害アルコール関連肝疾患(MetALD)
MetALDはメットエーエルディーと読みます。
メタボがあって、お酒もまあまあの量を普段から飲んでいる方の脂肪肝です。
飲酒量はエタノール換算で男性30~60g/日、女性20~50g/日が該当します。ビールでいうと男性750~1500ml、女性500~1250mlに相当します。
お酒を全く飲まない脂肪肝に比べ、MetALDでは肝がんのリスクが高いと言われています。
MASLD/MASHの原因
食生活の乱れ
食べ過ぎはMASLD/MASHを引き起こす原因であることは疑問の余地がありません。特に関連があると言われているものは次のとおりです。
糖質の過剰
ソフトドリンク ジュース、コーラ、サイダー、缶コーヒーなどの甘い飲み物は糖尿病や肥満、脂肪肝につながりやすいです。
自然由来でビタミンCが豊富なので体に良いイメージのあるフルーツも脂肪肝を悪くする可能性があります。
飽和脂肪酸
飽和脂肪酸は加熱すると溶けて液体となりますが、常温に冷えると固まる脂肪です。
飽和脂肪酸は、生クリーム、バター、チーズ、卵黄、牛肉、豚バラ、豚ロース、鶏皮、ウィンナー、マーガリン、コレステロール、レバー肉、魚卵、卵黄、ウニ、イカ塩辛などに多く含まれます。
運動不足
運動不足による筋肉量の減少と内臓脂肪の増加はMASLD/MASHの原因となります。
あきらかな肥満がないMASLD, MASHのことをそれぞれ lean MASLD, lean MASH と呼んでいます。MASLD/MASHの患者さんの10-15%はBMIが正常範囲にあります。
MASLD/MASHの診断
下記のⅠ.Ⅱ.Ⅲ.の全てを満たす場合にMASLD/MASHと診断されます。
- エコーやCTなどの画像診断、肝生検病理所見で脂肪化がある
- 心代謝系危険因子(メタボリック症候群の要素)が1つ以上ある
- メタボリック症候群の要素以外に脂肪肝の原因がない
※脂肪肝のその他の原因には、過度のアルコール摂取、特定の薬剤、ウイルス感染などがあります。
糖尿病や高血圧、脳血管疾患の合併
肥満や内臓脂肪の増加を基礎に2型糖尿病、高血圧、高コレステロール血症、脂肪肝などの生活習慣病が起きてくる病態をメタボリック症候群と呼びます。脂肪肝はメタボリックシンドローム関連疾患の中でも比較的早期に現れることが多いです。初めから脂肪肝に糖尿病や高血圧を合併していることもありますが、脂肪肝と診断されてしばらくたってから糖尿病や高血圧を合併してくることが多いです。
また、MASLD/MASHの患者さんは動脈硬化が進行して脳梗塞や心筋梗塞を起こしやすいことがわかっています。脳梗塞や心筋梗塞はいったん発症してしまうと適切に治療を受けた場合でも麻痺や心不全といった後遺障害が残ってしまい、その後人生の質を低下させてしまいます。
MASLD/MASHの検査
血液検査
GOT(AST), GPT(ALT)
肝臓の組織が侵されると肝細胞から漏れて出てきます。これらの数値は脂肪肝以外の肝臓病でも高値となることがあります。
GPT(ALT)はMASLD/MASHの活動性と相関があり、高値が続くと病気が進行しやすいと考えられています。
γ-GTP (GGT)
肝臓や胆管の病気で高値となります。
アルコールの摂りすぎとも関連があります。
血小板数
脂肪肝が進行して肝硬変に近づくと血小板数は減少します。MASLD/MASHの場合は血小板数が18万/μL以下になると要注意です。
線維化マーカー
線維化マーカーすでに肝硬変に近づいてしまっているかどうかを推定する検査項目です。
M2BPGi
M2BPGi(Mac2結合タンパク糖鎖複合体)は線維化マーカーの一つです。脂肪肝から肝硬変に近づくにつれて高値になります。
肝硬変に近づき始めているとM2BPGiは1を超え、2以上の方の多くがすでに肝硬変に進展しています。
FIB-4 index
FIB-4 index は線維化を推定するため、普段から検査されることが多いGOT(AST)、GPT(ALT)、血小板数、年齢から算出される数値です。
65歳以上の方ではFIB-4 index が2を超えると要注意です。
35歳から65歳の間ではFIB-4 index が1.3を超えると要注意です。
35歳未満の方ではFIB-4 index が不正確のため他の検査で線維化の判断されます。
心代謝系危険因子
肥満(体重・ウエスト径)
アジア人ではBMIが23kg/m2以上
ウエスト周囲径は男性で94㎝以上、女性で80㎝以上
血糖
空腹時血糖が100mg/dl以上、食後血糖140mg/dl以上
HbA1C
HbA1Cは1~2カ月間の血糖の平均を反映します。糖尿病で高値となります。
HbA1Cの値が5.7%以上がリスクとなります
中性脂肪(TG:トリグリセリド)
脂質異常症で高値となります。
TGが150mg/dl以上
HDL-コレステロール
善玉コレステロールです。この値が低いと動脈硬化が進行しやすいです。
HDL-コレステロールが男性で40以下、女性で50以下がリスクとなります。
血圧
130/85mmHg以上
腹部エコー検査(腹部US)
超音波で肝臓を観察する検査です。MASLD/MASHでは超音波が肝臓の組織の中で乱反射するため、肝臓の色が白く見えます。肝臓により多くの脂肪が沈着するとようになると、乱反射が強まり超音波がまっすぐに進みにくくなります。このため体の表面から近く超音波が届きやすい画面の上のほうは白っぽく、体の表面から遠く超音波が届きにくい画面の下のほうは黒っぽく見えるようになります。
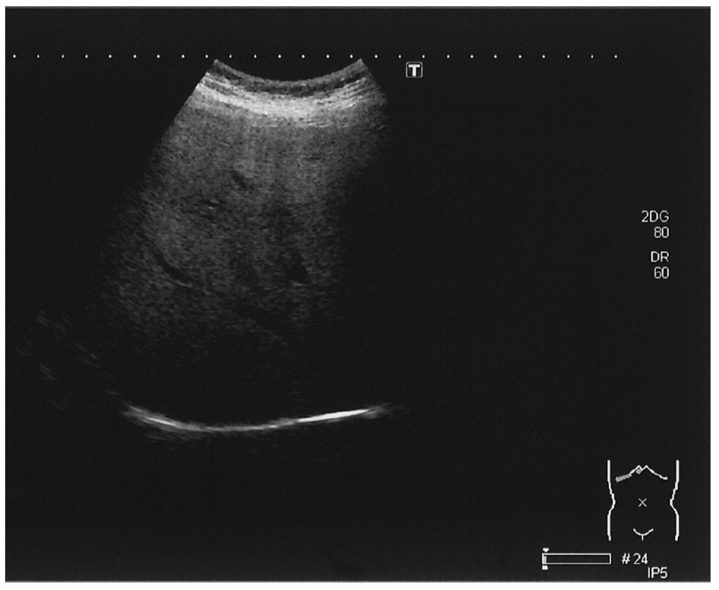
また、腹部エコー検査ではSWE(Shear Wave Elastography) という技術を用いて肝臓の硬さを測定することができます。肝硬変になると肝臓が固くなり、超音波が伝わる速さが速くなります。この変化をとらえて数値化することで肝臓の硬さ、肝硬度を測定します。非アルコール性脂肪肝ではSWEの値が1.5以上だと将来肝硬変へ進んでしまう可能性が高く、1.9以上だとすでに肝硬変に進展している可能性が高いと判断されます。
FIB4-index (フィブフォーインデックス)
FIB4-indexは年齢、GOT(AST)、GPT(ALT)、血小板数で算出する指標です。

次のwebサイトで簡単にFIB4-indexを計算することができます。
FIB-4 indexの計算 | Medical.EA Pharma.jp
FIB4-indexの結果の解釈(35歳~65歳)
| 1.30未満 | 肝硬変への進行リスクは低いです。 |
|---|---|
| 1.30~2.67 |
NASHの可能性。将来、肝硬変へ進行する可能性があります。肝臓専門医を受診しましょう。 |
| 2.67以上 | すでに肝硬変、または肝硬変に近い状態になっている可能性があります。定期的に肝臓専門医を受診して治療を受けてください。 |
NAFLD fibrosis score (ナッフルディーファイブローシススコア)
NAFLD fibrosis scoreは、年齢、身長体重から計算したBMI値、耐糖能異常・糖尿病の有無、GOT(AST)、GPT(ALT)、血小板数、アルブミン値から算出する指標です。

次のwebサイトで簡単に計算することができます。
NAFLD fibrosis score calculator (nafldscore.com)
NAFLD fibrosis score の結果の解釈
| -1.455未満 | 肝硬変への進行リスクは低いです。 |
|---|---|
| -1.455~0.675 | 将来、肝硬変へ進行する可能性があります。 |
| 0.675を超える | すでに肝硬変、または肝硬変に近い状態になっている可能性があります。 |
肝生検検査
右脇腹から、特別な針を用いて肝臓を穿刺して、糸クズ程度の大きさの肝組織を採取し顕微鏡で観察する検査です。2~3日の入院が必要です。
血液検査や、エコー、CT、MRI検査を行っても他の病気と見分けがつかない場合や、肝硬変への伸展が疑われる場合に行います。
非アルコール性脂肪肝に効く食事・運動
食事療法
MASLD/MASHは平たく言うと「メタボの脂肪肝」です。暴飲暴食が主な原因の一つです。このため、総摂取カロリーを減らす、つまり食べる量を減らすことは根本原因を取り除くことになります。糖質の制限は有効ですが、極端な糖質制限はかえって悪影響をもたらします。ご飯などの主食となる炭水化物はそれまでの7から9割程度を目安にします。より厳密に制限したほうが良いのは甘い飲みものと甘い食べ物です。ジュース、アイスクリーム、チョコレート、甘さの強いフルーツは控えるようにしましょう。
控える食品
- ジュース
- 甘いお菓子
- くだもの
- アルコール
多く摂る食品
- 野菜
- 豆類
- 青魚
- ナッツ
脂肪の中でもとくに飽和脂肪酸(冷えると固まる油)はMASLD/MASHを悪くします。飽和脂肪酸を多く含む食品は、牛肉、豚肉、ソーセージ、バター、クリーム、チーズ、マーガリンなどです。
また、コレステロールを多く含む食品も控えることをお勧めします。コレステロールを多く含む食品は、卵黄、魚卵、レバーなどです。
一方で、脂肪のなかでも多価不飽和脂肪酸(冷えても固まらずサラサラしている油)はMASLD/MASHの進行を抑制すると言われています。ナッツや青魚、オリーブ油は積極的に摂るようにしましょう。
お酒
アルコールは脂肪肝を起こす原因の一つです。お酒を飲むのは週2日以下にするのが理想的です。1回に飲むお酒の量もビールやチューハイであれば500ml未満、日本酒やワインであれば180ml未満までに留めましょう。
運動療法

MASLD/MASHは「メタボの脂肪肝」なので、運動不足が主な原因の一つです。したがって運動はとても有効な治療です。運動の種類は問いません。ジョギング、ウォーキング、水泳などの有酸素運動でも、スクワット、筋力トレーニングなどのレジスタンス運動でも脂肪肝を改善することが証明されています。レジスタンス運動を行う場合は太ももや臀部、背中といった大きな筋肉のトレーニングがより効果的でしょう。
こっそり一人で行う運動は、始めやすいですが長続きしにくい傾向があります。一緒に汗を流す仲間がいると、運動が長続きしやすいです。家族や友人との運動がオススメです。
若い男性の場合すぐに運動療法の効果が表れやすいです。一方で50歳以上の方や女性では効果を実感するのに時間がかかる場合があります。すぐに体重が減ったり、検査の数値がよくなったりしなくても、あきらめずに続けることが大切です。
体重管理
BMIが25以上の肥満を伴う方は-5~7%の体重減少を目標とします。
BMIが25未満の 場合は-3~5%の体重減少を目指します。
肥満がないlean MASLD / lean MASH の患者さんでは体重減少より、運動療法の継続を目標とします。
体重は食事管理と運動を続けた結果として現れる指標です。しっかりと生活改善に取り組んでいても体重が減りにくい方がいます。そういった方では体重が減らなくても食事管理と運動療法を継続することでMASLD/MASHは改善してきます。
非アルコール性脂肪肝の薬物治療
ビタミンE
ビタミンEは体の中で脂肪の酸化を防ぐ作用があり、MASLD/MASHを改善し病気が進むのを抑えます。ビタミンEを多く含む食品には、アーモンド、らっかせい、ひまわり油、オリーブ油、ウナギ、ぶり、ニジマス、ぎんだら、西洋カボチャ、アボカドなどがあります。
高血圧を合併している場合
高血圧を合併しているMASLD/MASHは、脳卒中や心筋梗塞といった脳血管疾患のリスクがとても高いです。薬を上手に使って適正な血圧を保ちましょう。血圧を下げる薬のなかでもアンジオテンシン変換酵素阻害剤(ACE-I)やアンギオテンシンⅡ受容体拮抗薬(ARB)といわれるグループの薬は、MASLD/MASHの進行を抑えると言われています。すでに高血圧の治療を受けている方は、肝臓専門医に飲んでいる薬を確認してもらうとよいでしょう。
糖尿病を合併している場合
糖尿病を合併している場合は高血圧を合併しているのと同様に脳血管疾患のリスクが高まります。さらに糖尿病を合併しているMASLD/MASHは肝硬変への進展、肝臓がん発症も多くなることが知られています。いくつかの糖尿病治療薬は肝臓がんの発生を促進することが危惧されています。糖尿病にMASLD/MASHを合併している方は、かかりつけ医の糖尿病治療だけでなく肝臓専門医の定期的な診療をうけることをお勧めします。
MASLD/MASHを合併した糖尿病患者さんにお勧めの薬が3種類あります。
ひとつめはピオグリタゾン(アクトス®)です。この薬は肝臓の脂肪沈着を改善しMASLD/MASHの進行を抑制することが証明されています。
次にSGLT-2阻害薬もMASLD/MASHの治療に有利な糖尿病治療薬のグループです。SGLT-2阻害薬は血液中のブドウ糖を尿のなかに出して血糖値を下げる薬です。過剰な糖を体外に排出しますので体重コントロールにも効果が期待できます。SGLT-2阻害薬には、ダパグリフロジン(フォシーガ®)、イプラグリフロジン(スーグラ®)、エンパグリフロジン(ジャディアンス®)などがあります。
三つ目が「GLP-1受容体作動薬」のグループです。このグループの薬のほとんどは注射薬ですが、血糖値を下げる効果が強く、脂肪肝や肥満に対しても有利だといわれています。GLP-1受容体作動薬には、リラグルチド(ビクトーザ®)、デュラグルチド(トルリシティ®)、セマグルチド(リベルサス®)などがあります。
糖尿病とMASLD/MASHを併せ持つ患者さんには肝臓がんができやすです。年に1~2回腹部エコー検査を受けるようにしましょう。
高脂血症の合併
LDL-コレステロールは悪玉コレステロールともいわれており、動脈硬化の主な原因の一つです。LDL-コレステロール値を下げる薬のうちスタチンと呼ばれるグループの薬はMASLD/MASHを改善する作用があります。スタチンにはプラバスタチン(メバロチン®)、ロスバスタチン(クレストール®)、アトルバスタチン(リピトール®)などがあります。
また、中性脂肪(トリグリセリド)値を下げるフィブラート系薬にもMASLD/MASHを改善する効果があります。フィブラート系薬には、ベザフィブラート(ベザトール®)、フェノフィブラート(リピディル®)、ぺマフィブラート(パルモディア®)などがあります。
Q&A
Q:MASLD/MASHは遺伝しますか?
A:MASLD/MASHの病気そのものは遺伝しません。しかし、MASLD/MASHと関連する遺伝子多型があることがわかっています。PNPLAという遺伝子はMASLD/MASHのかかりやすさとの関連が報告されています。
Q:肥満がなくてもMASLD/MASHになることがありますか。
A:あります。MASLD/MASHの患者さんの約15%は、BMIが23未満の肥満がない方です。膵頭十二指腸切除術の手術や、サルコペニアと呼ばれる筋肉量の減少はMASLD/MASHの発症リスクとなります。
Q:MASLD/MASHは癌と関連がありますか?
A:MASLD/MASHは肝臓がんの発症リスクとなります。特に糖尿病を合併している場合は注意が必要です。また、MASLD/MASHの患者さんに乳がんや大腸がんが多いことがわかっています。
Q:お薬でMASLD/MASHが悪くなる可能性がありますか?
A:薬剤が原因の脂肪肝は、Other specific aetiology SLD (その他の原因による脂肪肝障害)と診断します。ただしメタボリックシンドロームの要素と薬剤の要素を併せ持つ患者さんではMASLD/MASHとOther specific aetiology SLD を明確に分けられないこともあります。脂肪肝の原因となることが明らかな薬には次のようなものがあります。
- アミオダロン(抗不整脈薬)
- メトトレキサート(抗リウマチ薬)
- タモキシフェン(乳がん治療薬)
- 副腎皮質ステロイド薬
- バルプロ酸(抗てんかん薬)
- 経口避妊薬
- 抗精神病薬の一部
- β遮断薬(降圧薬)
さらに詳しくお知りになりたい方は、日本消化器病学会・患者さんとご家族のためのNAFLD/NASHガイド2023をご覧ください。
2024年11月28日改訂
 消化器病専門医・消化器内視鏡専門医
消化器病専門医・消化器内視鏡専門医
肝臓専門医・総合内科専門医
本城信吾 院長
南北線南平岸駅から徒歩6分、リードタウン平岸ベースにある消化器内科
ほんじょう内科
北海道札幌市豊平区平岸1条12丁目1番30号 メディカルスクエア南平岸2F
TEL:011-595-8261